Wprowadzenie do tajemniczego świata przysadki mózgowej
Przysadka mózgowa, choć ma wielkość zaledwie ziarna grochu, jest prawdziwym dyktatorem naszego organizmu. Ta niewielka struktura, znajdująca się w centrum głowy, kontroluje pracę wszystkich najważniejszych gruczołów w naszym ciele, regulując funkcje od wzrostu po reprodukcję. Gdy w tej miniaturowej „fabryce hormonów” pojawia się niepożądany gość w postaci gruczolaka, może to wywrócić nasze życie do góry nogami.
Gruczolaki przysadki mózgowej należą do najczęściej diagnozowanych nowotworów śródczaszkowych, stanowiąc około 10% wszystkich pierwotnych nowotworów wewnątrzczaszkowych. Co fascynujące, dzięki nowoczesnym metodom obrazowym coraz częściej odkrywamy te zmiany przypadkowo – nawet u 10% populacji dorosłych można znaleźć tzw. incydentaloma przysadki, czyli bezobjawowe guzy wykryte podczas badań wykonywanych z zupełnie innych przyczyn.
Mikrogruczolak kontra makrogruczolak – rozmiar ma znaczenie
W świecie gruczolaków przysadki rozmiar naprawdę ma znaczenie. Podział na mikrogruczolaki (mniejsze niż 10 mm) i makrogruczolaki (równe lub większe od 10 mm) nie jest przypadkowy – determinuje zarówno objawy, jak i strategie leczenia. Mikrogruczolaki mogą przebiegać bezobjawowo lub powodować zaburzenia związane głównie z nadmiernym wydzielaniem hormonów. Makrogruczolaki natomiast częściej wywołują tzw. efekt masy, uciskając na sąsiednie struktury mózgowe.
Równie istotny jest podział ze względu na aktywność hormonalną. Około 80% guzów przysadki wykazuje aktywność hormonalną, wydzielając nadmiar jednego lub kilku hormonów. Pozostałe 20% to gruczolaki nieczynne hormonalnie, które nie produkują substancji wywołujących charakterystyczne objawy endokrynologiczne.
Spektrum objawów – od subtelnych sygnałów po dramatyczne zmiany
Objawy gruczolaka przysadki można podzielić na dwie główne kategorie: te związane z uciskiem na sąsiednie struktury oraz te wynikające z zaburzeń hormonalnych. Wśród objawów uciskowych najczęściej występują uporczywe bóle głowy, które nierzadko nie reagują na standardowe leki przeciwbólowe. Charakterystyczne są również zaburzenia widzenia – od podwójnego widzenia po zwężenie pola widzenia, szczególnie ubytki skroniowe.
W przypadku gruczolaków czynnych hormonalnie objawy zależą od rodzaju wydzielanego hormonu. Prolaktynoma, najczęstszy typ gruczolaka czynnego hormonalnie, powoduje u kobiet zaburzenia miesiączkowania, niepłodność i mlekotok, natomiast u mężczyzn może prowadzić do powiększenia gruczołów piersiowych, osłabienia libido i zaburzeń wzwodu.
Gruczolaki wydzielające hormon wzrostu (somatotropinoma) prowadzą do akromegalii u dorosłych – choroby charakteryzującej się powiększeniem rąk, stóp, żuchwy i pogrubieniem rysów twarzy. Pacjenci często skarżą się na zlewne poty, nadciśnienie tętnicze i zaburzenia metaboliczne.
Kortykotropinoma, wydzielająca ACTH, powoduje rozwój choroby Cushinga z charakterystyczną otyłością cushingoidalną, „twarzą księżycowatą”, purpurowymi rozstępami i osteoporozą. Najrzadszy typ, tyreotropinoma wydzielająca TSH, prowadzi do objawów nadczynności tarczycy.
Diagnostyka – precyzyjne wykrywanie mikroskopijnych zmian
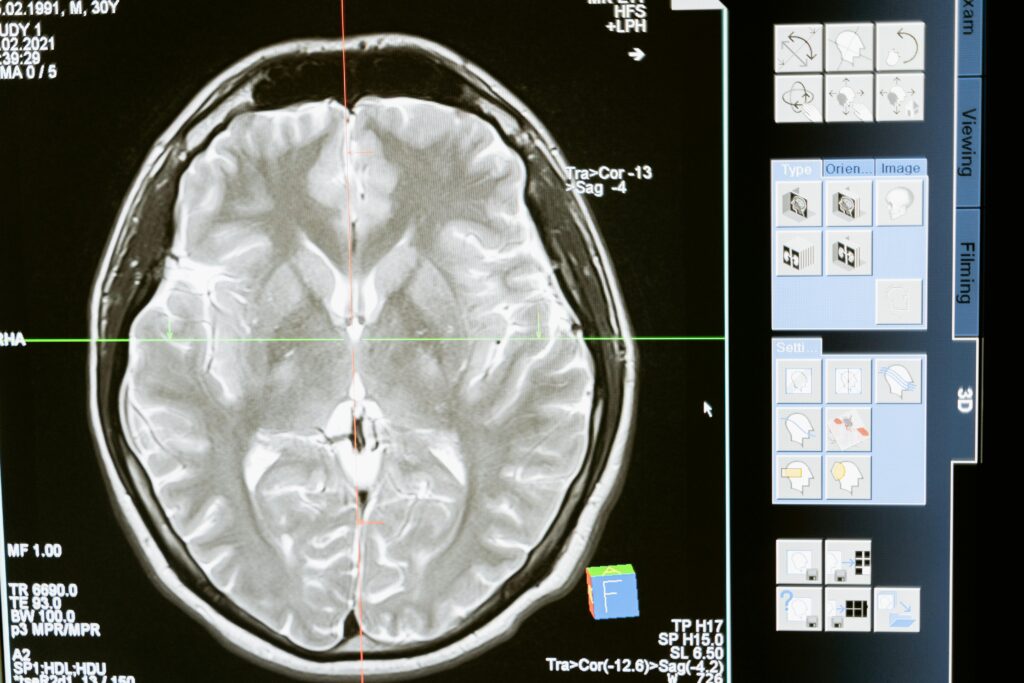
Diagnostyka gruczolaka przysadki wymaga zastosowania zarówno badań obrazowych, jak i szczegółowej oceny hormonalnej. Podstawowym badaniem obrazującym jest rezonans magnetyczny przysadki z kontrastem, który pozwala wykryć zmiany już od 1 mm. Mikrogruczolak w badaniu MRI widoczny jest jako owalna zmiana o pośrednim sygnale, która po podaniu środka kontrastowego wykazuje słabszy sygnał niż zdrowa tkanka przysadki.
Badania hormonalne mają kluczowe znaczenie w określeniu typu gruczolaka i planowaniu leczenia. Do podstawowych testów należy oznaczenie poziomu prolaktyny, IGF-1 (najbardziej precyzyjnego wskaźnika wydzielania hormonu wzrostu), ACTH, kortyzolu, TSH oraz hormonów płciowych. W przypadku podejrzenia określonych zespołów chorobowych wykonuje się specjalistyczne testy, takie jak test stymulacji ACTH.
Równie ważne jest badanie okulistyczne z oceną pola widzenia i dna oka, które może wykryć wczesne zmiany spowodowane uciskiem na nerwy wzrokowe.
Nowoczesne możliwości leczenia
Leczenie gruczolaków przysadki jest wielokierunkowe i zależy od typu guza, jego wielkości, aktywności hormonalnej oraz wieku pacjenta. W przypadku prolaktynoma doskonałe efekty przynosi farmakoterapia z użyciem agonistów receptora dopaminowego, takich jak kabergolina czy bromokryptyna. Leczenie to nie tylko normalizuje poziom prolaktyny, ale również może zmniejszać wielkość guza, co czyni operację rzadko konieczną.
Dla innych typów gruczolaków leczeniem z wyboru jest adenomektomia transfenoidalna – precyzyjne operacyjne usunięcie guza przez przewód nosowy i zatokę klinową. Ta minimally inwazyjna technika wykorzystywana jest u nawet 95% pacjentów z guzami przysadki. Dzięki zastosowaniu mikroskopów operacyjnych i trójwymiarowego obrazowania możliwe jest bezpieczne usunięcie guza z zachowaniem nienaruszonych struktur nerwowych.
Skuteczność leczenia operacyjnego jest imponująca – w przypadku mikrogruczolaków wydzielających hormon wzrostu sukces osiąga się u 70-90% chorych, podczas gdy dla makrogruczolaków wynosi 30-50%. Śmiertelność operacji jest bardzo niska – około 1%, a ryzyko powikłań pooperacyjnych ocenia się na 5-8%.
Radioterapia stanowi alternatywę dla leczenia operacyjnego, szczególnie gdy jest ono nieskuteczne lub niemożliwe. Nowoczesne techniki, takie jak radioterapia stereotaktyczna czy VMAT, pozwalają na precyzyjne napromienianie guza przy minimalnym uszkodzeniu zdrowych tkanek.
Powikłania i rokowanie
Nieleczony gruczolak przysadki może prowadzić do poważnych powikłań, włączając w to krwotok do guza, pogorszenie wzroku czy uszkodzenie podwzgórza. Szczególnie dramatycznym powikłaniem jest udar przysadki, który objawia się nagłym bólem głowy, wymiotami, zaburzeniami widzenia i zaburzeniami świadomości.
Rokowanie dla pacjentów z gruczolakakami przysadki jest generalnie bardzo dobre. Większość z nich to nowotwory łagodne o wolnym tempie wzrostu, które rzadko dają przerzuty. Jednak należy pamiętać, że około 30% pacjentów po leczeniu operacyjnym może doświadczyć odrostu guza w ciągu 4-8 lat, co wymaga regularnej obserwacji.
W przypadku mikrogruczolaków nieaktywnych hormonalnie wzrost guza następuje tylko u około 10% chorych podczas wieloletniej obserwacji, co znacznie kontrastuje z 24% przypadków progresji makrogruczolaków.
Życie z mikrogruczolakiem przysadki
Współczesna medycyna oferuje pacjentom z mikrogruczolakiem przysadki bardzo dobre perspektywy. Dzięki wczesnej diagnostyce, precyzyjnym metodom leczenia i regularnej obserwacji większość chorych może liczyć na pełne wyzdrowienie lub skuteczną kontrolę objawów. Kluczowe jest jednak świadome podejście do własnego zdrowia i regularne konsultacje z zespołem specjalistów.
FAQ – Najczęściej zadawane pytania
Czy mikrogruczolak przysadki zawsze wymaga leczenia operacyjnego?
Nie, w wielu przypadkach mikrogruczolaki nie wymagają natychmiastowego leczenia operacyjnego. Szczególnie gruzy nieczynne hormonalnie o małych rozmiarach mogą być obserwowane przez lata bez konieczności interwencji chirurgicznej. Prolaktynoma doskonale reaguje na leczenie farmakologiczne, rzadko wymagając operacji. Decyzja o leczeniu zależy od typu guza, objawów i ryzyka progresji.
Jakie są szanse na całkowite wyleczenie po operacji mikrogruczolaka?
Rokowanie po operacyjnym leczeniu mikrogruczolaka jest bardzo dobre, szczególnie w przypadku guzów wydzielających hormon wzrostu, gdzie sukces osiąga się u 70-90% pacjentów. Śmiertelność operacji wynosi zaledwie około 1%, a ryzyko powikłań pooperacyjnych to 5-8%. Kluczowe znaczenie ma wczesne rozpoznanie i doświadczenie zespołu chirurgicznego.
Czy mikrogruczolak przysadki może się rozwinąć ponownie po leczeniu?
Tak, nawrót choroby jest możliwy i dotyczy około 30% pacjentów w ciągu 4-8 lat po operacji. Dlatego tak ważna jest regularna obserwacja po leczeniu, obejmująca badania obrazowe i kontrolę hormonalną. W przypadku nawrotu dostępne są ponowne opcje terapeutyczne, włączając kolejną operację, farmakoterapię lub radioterapię.